Государственное автономное учреждение здравоохранения Свердловской области
Алапаевская центральная районная больница
8 (34346) 35-0-44 - регистратура
8 (34346) 35-0-95 - секретарь
Email: alrb-public@mis66.ru
8 (34346) 48-0-77 - Call центр COVID-19



Чтобы не оказаться прикованным к постели, достаточно соблюдать всего 8 простых правил:
- Здоровое питание – больше фруктов и овощей, меньше жиров.
- Бросить курить.
- Не злоупотреблять алкоголем.
- Заниматься спортом или ходить пешком.
- Контролировать давление – норма давления менее 140/90.
- Спать не менее 7 часов.
- Снизить потребление соли и сахара.
- Меньше переживать и нервничать.
Здоровый образ жизни и правильное питание оградят вас от инсульта!

Тонометр — прибор, который должен быть в любой аптечке. Даже если вам чуть за 30 лет.
Кто должен обязательно регулярно контролировать артериальное давление?
- Работники, которые трудятся в ночные смены.
- Курильщики
- Трудоголики
- Беременные
- Все, у кого поставлен диагноз «гипертония»
- Лица старше 40 лет
- Пациенты с заболеваниями сердца, почек и сахарным диабетом.
Почему важно контролировать давление молодым?
Это нужно для раннего выявления гипертонии. Важно обнаружить высокое давление на ранней стадии, чтобы предотвратить возможные осложнения, и риск инфаркта или инсульта. Также высокое давление может стать причиной атеросклероза сосудов, сахарного диабета, почечной недостаточности.
Как правильно измерять давление?
Измерять показатели стоит не менее двух раз в день: один раз утром, через 10–15 минут после пробуждения, натощак, второй раз — перед сном. Сядьте, руку необходимо освободить от одежды и расположить ее на уровне сердца. Важно, чтобы рукав не давил на руку и не пережимал артерию. Обе ступни должны стоять на полу.
Манжету тонометра рекомендовано разместить на 3 сантиметра выше сгиба локтя. Манжету накладывают плотно, при этом не пережимая руку. Посидите спокойно 2-3 минуты. Включите тонометр и проведите измерение.
Если вы обнаружили у себя давление выше уровня 140 на 90, вам обязательно необходимо обратиться к врачу.
Измерить давление и пройти обследование можно во время диспансеризации.
Какие обследования еще входят в диспансеризацию по ссылке: https://profilaktica.ru/for-population/dispanserizaciya/dispanserizatsiya-2024/

А вы знаете давление у вашего ребенка
Артериальная гипертония – проблема не только «взрослая», она
нередко возникает у детей и подростков.
Почему у детей повышается давление?
- Малоподвижный образ жизни
- Мало бывают на свежем воздухе
- Не соблюдают режим дня
- Не высыпаются
- Нагрузки в школе
- Лишний вес
- Курение сигарет и вейпов
Как избежать гипертонии у детей?
- Детям необходимы ежедневные физические нагрузки не менее одного часа
- Ежедневные прогулки на свежем воздухе. Не менее трёх километров в день ребёнок от 6 до 18 лет должен проходить пешком!
- За компьютером дошкольники должны находиться не дольше одного часа, школьники не дольше двух часов.
- Отказ от вредных привычек
- Снижение веса (при его избыточности)
- Соблюдение режима дня
- Добавить в питание ребенка минимум 400 гр. фруктов и овощей в день. Убрать из рациона газировку и фаст фуд, сократить потребление сладостей.
Как часто нужно измерять ребёнку давление?
- Жалуется на головную боль, немотивированную утомляемость, головокружение
- Круги перед глазами
- Носовое кровотечение
- У ребёнка есть лишний вес
Родители, помните, что повышение давление у подростков часто
возникает бессимптомно.
Норма давления у детей:
В пять лет АД у ребёнка среднего роста не должно быть выше 95/55 мм рт. ст., в 16–18 лет – выше 120/70 мм рт.ст.
Подробная информация о гипертонии у детей https://profilaktica.ru/kzr/stati/stati-po-teme/zdorove/kak-predotvratit-arterialnuyu-gipertoniyu-u-detey-i-podrostkov/

Гипертония: главное вовремя распознать
Контроль за уровнем давления следует начинать с 30 лет, чтобы вовремя обнаружить гипертонию.
Часто, не имея явных симптомов, кроме высокого артериального давления, гипертония поражает жизненно важные органы: сердце, мозг, сосуды, глаза, почки, и «тянет» за собой инсульты, инфаркты, смерть…
Нормальный уровень артериального давления от 120/80 до 130/85 мм.рт.ст.
Профилактика артериальной гипертонии:
- правильное и сбалансированное питание (отказ от вредных продуктов, ежедневное употребление фруктов и овощей)
- ежедневная умеренная физическая активность
- отказ от вредных привычек
- избегание стрессовых ситуаций
Контролируй давление! Ты заслуживаешь долгой и счастливой жизни!

Врачи повторяют: чем быстрее будет оказана медицинская помощь после инсульта, тем выше шансы на восстановление пациента. Но как понять, что у вас или человека рядом инсульт и ему нужна помощь?
Инсульт возникает из-за разрыва сосуда или его закупорки тромбом. В этом случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели. Инсульт возникает внезапно и часто приводит к тяжелой инвалидности или смерти пациента. Одна из причин инсульта – повышенное артериальное давление.
Для диагностики инсульта применяют метод УДАР:
У – улыбка стала кривой не может улыбнуться симметрично
Д – движение нарушилось, не может одновременно поднять обе руки
А – артикуляция, нарушение речи
Р – решение – если у вас или другого человека ТОЛЬКО ОДИН из перечисленных признаков, немедленно вызывайте скорую помощь
112 – телефон для вызова экстренных служб.
Что можно сделать до приезда медиков?
Уложить больного и обеспечить ему приток свежего воздуха.

Диспансеризация – залог здоровой и активной жизни.
Знали ли вы, что по данным Росстата более 70% смертей в России обусловлены хроническими неинфекционными заболеваниями? К ним относят болезни системы кровообращения, новообразования, сахарный диабет и заболевания дыхательных путей. Врачи делятся еще более удивительным фактом: своевременное прохождение диспансеризации поможет снизить риски возникновения данных заболеваний до минимальных показателей.
Прохождение диспансеризации – важная процедура для каждого совершеннолетнего человека. Лицам от 18 до 39 лет рекомендуется проходить диспансеризацию раз в три года. После 40 лет обследование проводится ежегодно.
Эксперты выделяют несколько причин, которыми определяется важность диспансеризации:
Во-первых, своевременное медицинское обследование поможет выявить заболевания на их ранних стадиях, а также позволит выявить факторы риска их развития. Благодаря этому лечение не только пройдет куда более безболезненно, но и потребует меньше ресурсов.
Во-вторых, в зависимости от ряда характеристик (пол, возраст и так далее), диспансеризация проводится по индивидуальному перечню приемов медицинскими работниками, исследований и иных медицинских вмешательств. То есть молодому человеку не придется проходить обследования, которые в данный момент не являются необходимыми, что сильно сэкономит время.
В-третьих, часто в случае возникновения недуга мы открываем поисковик в интернете и пытаемся диагностировать заболевание с помощью советов на форумах. Но зачем вводить себя в заблуждение, если во время диспансеризации можно задать все необходимые вопросы врачу-специалисту?
Пройти диспансеризацию может каждый из нас – даже крайне занятому человеку работодатель обязан предоставить выходной день для выполнения мероприятий по медицинскому осмотру и диспансеризации. Кроме того, пройти эту процедуру можно бесплатно по месту своей прописки, жительства, гражданства или работы. Для процедуры не нужно собирать большой список документов. Понадобится лишь паспорт и полис ОМС. Несколько часов, потраченные на диспансеризацию, – крайне небольшая плата за здоровье и возможность жить без недугов.
Зачем знать свое давление? Повышенное артериальное давление может стать причиной инсульта и инфаркта. Начать контролировать свое давление следует с 30 лет, чтобы вовремя обнаружить гипертонию и избежать осложнений - поражения сердца, головного мозга и почек.
Цифры нормального артериального давления менее 140/90.
Как правильно измерять давление в домашних условиях?
- Лучше измерять давление натощак.
- Перед измерением давления лучше отдохнуть 5 минут.
- Сядьте удобно, руку положите так, чтобы локоть был на уровне сердца.
- Манжетка должна соответствовать объему руки. Необходимо правильно подобрать по вашему размеру при покупке тонометра.
- Манжетку надевают на голую руку.
- Для более точного результата врачи советуют измерять давление на обеих руках.


Холестерин: друг или враг? В норме холестерин приносит только пользу.
Он является необходимым компонентом клеточных мембран и принимает участие в выработке всех стероидных гормонов, включая тестостерон, эстроген и кортизол. Он необходим для мозга и снабжает ткани организма антиоксидантами. Нормальный уровень холестерина – залог здоровья сердечно-сосудистой системы.
Но стоит уровню холестерина повыситься, как у человека начинаются проблемы с сосудами и повышается риск инсульта и инфаркта.
Холестерин откладывается в сосудах в виде бляшек, что становится причиной атеросклероза сосудов.
На фоне атеросклероза развиваются:
- ишемическая болезнь сердца (ИБС);
- инсульт;
- заболевания периферических артерий;
- патология почек и др.
Как избежать проблем с холестерином?
Раз в год контролировать уровень холестерина во время диспансеризации или обратившись в Центр здоровья.
Как снизить холестерин:
- Отказаться от табака и употребления алкоголя.
- Повысить физическую активность – занятия спортом, танцы, пешие прогулки.
- Пересмотреть свой рацион – добавить в меню морскую рыбу, овощи, фрукты, исключить копчености, фастфуд.
- Нормализовать вес.

Чек-лист как избежать инсульта
Все факторы риска гипертонии можно разделить на две группы – управляемые и неуправляемые. И если, например, с наследственностью, вы вряд ли что-то сможете сделать, то в отношении управляемых факторов риска вполне можно «поработать».
На какие факторы риска, приводящие к гипертонии, мы можем влиять:
– неправильное питание – рацион, богатый продуктами с высоким содержанием животных жиров, отсутствие клетчатки и повышенное количество сладкого, мучного;
– недостаточная физическая активность;
– курение (как активное, так и пассивное) и регулярное употребление алкоголя;
– избыточная масса тела и ожирение любой стадии.
Есть также дополнительные факторы риска, такие как нарушение обмена холестеринов, сахарный диабет и преддиабет, постоянные стрессы и т. д.
Можно сколько угодно игнорировать предупреждение врачей. Но задумайтесь: изменение образа жизни в сочетании с регулярной обоснованной превентивной лекарственной терапией позволяет предотвратить инсульт и добавить дополнительных 8–10 лет жизни.

Подними руку навстречу здоровью – предотврати инсульт
Инсульт – ведущая причина гибели и инвалидизации людей по всему миру. Запомните три главных признака, на которые нужно обратить внимание: лицо, речь, рука.
- Если внезапно перекосило лицо
- Если внезапно нарушилась речь
- Если внезапно ослабла рука или нога
Это могут быть симптомы нарушения мозгового кровообращения.
Не хотите узнать на личном примере о тяжелых последствиях инсульта, не забывайте о профилактике.
Забудьте о курении. Рекомендуется не менее 150 минут в неделю нагрузки умеренной интенсивности (быстрая ходьба, бассейн, бег). Здоровое питание для сосудов – это питание с пониженным содержанием животных жиров. Отдайте предпочтение мясу птицы, рыбе, овощам и фруктам. Алкоголь для мозга не полезен в любом виде. Большой фактор риска – повышенное артериальное давление (его нужно начинать контролировать уже после 35 лет).
Избежать инсульта поможет ежегодная бесплатная диспансеризация. Не забывайте о ее прохождении.

Простой тест. Как распознать инсульт?
Инсульт остается одним из самых тяжелых и распространенных заболеваний.
Симптомы инсульта обычно развиваются внезапно, в течение нескольких секунд или минут. В большинстве случаев затронута одна сторона тела. К основным симптомам относятся:
- онемение или слабость лица, руки или ноги
- спутанность сознания, проблемы с речью или пониманием речи
- нарушение зрения в одном или обоих глазах
- головокружение, потеря равновесия и координации движений.
- сильная головная боль, возможно с тошнотой и рвотой (характерна для геморрагического инсульта).
При инсульте важна каждая минута. Чем раньше человек, перенесший инсульт, получит медицинскую помощь, тем лучше будет исход.
Необходимо запомнить простое правило «УДАР», с помощью которого можно распознать симптомы инсульта у себя и окружающих людей.
У (Улыбка). Попросите человека улыбнуться. При инсульте улыбка будет асимметричной.
Д (Движение). Попросите поднять обе руки перед собой. При слабости мышц одна рука будет опущена, будет заметно нарушение координации.
А (Артикуляция). Попросите человека что-то сказать или повторить за вами какую-либо фразу. Во время инсульта произношение слов будет невнятным, напоминающей речь пьяного человека.
Р (Решение). При наличии этих признаков срочно звоните в скорую помощь.
Любые подозрения на развитие инсульта указывают на необходимость врачебной помощи, и она должна оказываться в специализированном стационаре. Следует помнить, что уже через 3-4 часа нарушения станут необратимыми и могут привести человека к тяжелой инвалидизации или смерти.
Подробнее на сайте: https://www.takzdorovo.ru/zabolevaniya/insult/
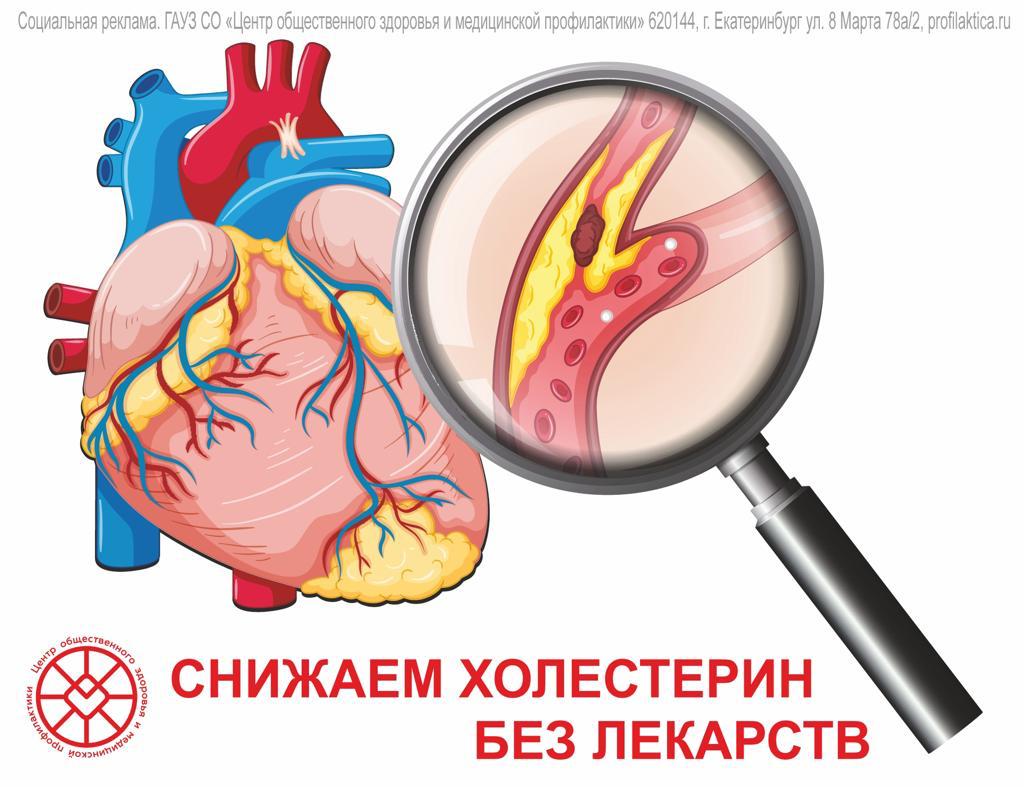
Снижаем холестерин без лекарств
Высокий холестерин в крови, не считавшийся проблемой ещё несколько десятков лет назад, сейчас обсуждают повсеместно. Но и причина серьёзная: инфаркты и инсульты уносят жизни многих людей, а причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови.
Для контроля необходимо помнить:
- оптимальный уровень холестерина – 5 и менее ммоль/л
- умеренно повышенный – 5-6 ммоль/л
- опасно повышенный холестерин – 7,8 ммоль/л.
Для того, чтобы снизить высокий уровень холестерина в крови, нужен комплексный подход и только под контролем врача. Но меры профилактики, доступные всем, всё же есть.
О способах снизить холестерин без лекарств рассказала главный внештатный диетолог Минздрава Свердловской области Ирина Бородина:
- убираем поздние ужины. Синтез холестерина приходится на вечерние часы, поэтому ужин должен быть лёгким.
- добавляем клетчатки в рацион - крупы, псиллиум, овощи, фрукты. Клетчатка помогает выводит излишки холестерина из организма.
- сокращаем насыщенные жиры в рационе - жирное мясо, жирные молочные продукты, сосиски, сардельки, всё жареное, жирные соусы.
- сокращаем трансжиры - маргарин, продукты, содержащие кулинарный жир, гидрогенизированные жиры.
- включаем в рацион полиненасыщенные жирные кислоты - жирная рыба, авокадо, орехи, оливковое масло, семена льна
- не забываем, что бобовые – это не только продукты, снижающие холестерин, но и антиоксиданты, а значит им в нашем меню зелёный свет.
- больше двигаемся.
- не пренебрегаем здоровым сном. В этом совете в поддержку врачам идут многочисленные научные исследования о положительном влиянии мелатонина на уровень холестерина в крови.

Заменить кофе на цикорий – для кого-то такой шаг просто немыслим, кого-то сделать это вынудили проблемы со здоровьем, а кто-то давно и с удовольствием его пьет, не желая ничего другого. Разберемся, в чем польза цикория, а кому все же лучше его не употреблять.
Цикорий, как и кофе, отлично помогает взбодриться, но при этом его вполне можно пить натощак. Причем цикорий может притуплять чувство голода. Вообще полезных свойств у него очень много. Одно из самых важных, что корень цикория, из которого и делают известный коричневый порошок, содержит до 75% инулина. Это натуральный полисахарид, который применяют для изготовления продуктов для диабетиков. Кроме того, инулин является мощным пребиотиком, который повышает защитные свойства организма. Также цикорий помогает снижать давление, справляться с бессонницей, обладает желчегонным действием и способствует выведению токсинов из организма. А еще укрепляет стенки сосудов и сохраняет их эластичность.
Но пить его можно не всем! Во-первых, цикорий может вызывать аллергические реакции. Конечно, все это индивидуально, но аллергикам следует употреблять его с осторожностью. Вторая (и самая неприятная) особенность – цикорий противопоказан при варикозном расширении вен, желчекаменной болезни, гипотонии или нестабильном давлении. И если у вас пониженное артериальное давление, даже одна чашка этого напитка может привести к серьезным проблемам.
Качественный цикорий сегодня – это не дешевый заменитель какао и молотого кофе, а вполне самостоятельный напиток. В продаже есть несколько видов цикория: жареный молотый, жидкий экстракт, гранулированный растворимый. Внимательно читайте состав на упаковке. Продукт не должен содержать добавок, в составе – только цикорий, никаких искусственных ароматизаторов.
Помните, что во всем нужна мера. Поэтому, даже если нет явных противопоказаний, старайтесь не пить более 300 мл цикория в сутки. В противном случае это грозит появлением слабости, тошноты и головокружения.
Коментарии специалистов
«Не тяните, обращайтесь своевременно!»
Врачи-неврологи, которые лечат пациентов с инсультами, часто сталкиваются с двумя проблемами, которые серьезно осложняют борьбу с коварным недугом. Первая - несвоевременное обращение больного за медицинской помощью, который надеется, что опасные симптомы «сами пройдут». Вторая - нежелание людей, перенесших инсульт и получивших необходимое лечение в стационаре, и в дальнейшем неукоснительно следовать рекомендациям врачей и принимать назначенные лекарства.
О последствиях, к которым это может привести, а также о мерах профилактики инсультов говорит А.М. Алашеев, главный внештатный специалист-невролог министерства здравоохранения РФ по Уральскому Федеральному округу, заведующий неврологическим отделением для лечения больных с нарушениями мозгового кровообращения СОКБ №1.
Вызывайте «скорую»!
- Инсульт – ведущая причина гибели и инвалидизации людей по всему миру, - говорит Андрей Марисович. - Понимая это, государство с 2008 года развивает сеть специализированных отделений для лечения пациентов с сердечно-сосудистыми заболеваниями. В Свердловской области действуют подобные отделения на базах крупных городских и районных больниц, в них трудятся высокопрофессиональные специалисты, которые накопили соответствующий богатый опыт. Имеется необходимое оборудование и для лечения, и для реабилитации больных. Поэтому самое правильное решение, если вдруг у человека случился инсульт, - это вызвать «скорую помощь». Ее медики всегда знают, в какое ближайшее специализированное отделение нужно отвезти такого больного. Более того, они уведомят саму больницу, и к моменту приезда «скорой» в профильное отделение пациента встретит врач-невролог. Некоторые граждане предпочитают ехать в больницу самостоятельно, но это - трата впустую драгоценного времени: пока в приемном покое человека осмотрит терапевт, пока вызовет для консультации невролога… Повторю: самое разумное - сразу вызвать бригаду «скорой помощи».
Важно! Признаки инсульта
Запомните три главных признака, на которые нужно обратить внимание: лицо, речь, рука.
- Если внезапно перекосило лицо
- Если внезапно нарушилась речь
- Если внезапно ослабла рука или нога
Это могут быть симптомы нарушения мозгового кровообращения.
Самоизлечения не бывает!
- Инсульт самостоятельно не проходит, - продолжает А.М. Алашеев. – даже если спустя какое-то время человеку стало легче, причины, которые вызвали инсульт, никуда не исчезли и могут вызвать прогрессирование заболевания. Значит, немедленно откладываем все срочные дела - внука в кружок отвести или из школы встретить, в саду грядку докопать и прочее, вызываем «скорую» и едем в специализированное отделение, где круглосуточно делают компьютерную томографию головного мозга. Время – наш союзник в борьбе с инсультом. Чем быстрее начнется лечение, тем благоприятнее окажется его результат.
Если диагноз подтвержден, то пациента даже с легкой степенью поражения мозга госпитализируют в палату интенсивной терапии. Инсульт – коварный недуг, он способен в любой момент серьезно ухудшить состояние больного.
Различают два вида этой болезни – ишемический и геморрагический инсульт. При геморрагическом инсульте, чаще из-за высокого артериального давления, происходит разрыв сосуда и кровоизлияние в мозг. При ишемическом инсульте артерия, которая питает головной мозг, оказывается закупорена тромбом. Но минимальное кровоснабжение мозга сохраняется: по аналогии с перекопанной дорогой, когда водитель машины все равно попадает в конечную точку пути, но дольше и объездным маршрутом, так и кровь понемногу поступает к мозгу. Но ее недостаточно для полноценной работы мозга. И если кровоток не восстановить в полном объеме, начнется разрушение головного мозга.
Сейчас активно применяется такой метод лечения, как тромболизис, при котором в течение 4,5 часов после возникновения инсульта врачи могут без особых последствий для пациента растворить специальным отечественным препаратом образовавшийся в мозге сгусток крови.
Новейшим высокотехнологичным методом лечения инсульта является тромбэкстракция, при котором хирурги в течение 6 часов после инсульта, то есть времени у них чуть больше, через прокол в бедренной артерии больного под контролем рентген-аппарата могут провести специальный микрокатетер к головному мозгу и удалить образовавшийся тромб.
В специализированных отделениях оказывают не только неотложную помощь, но и проводят раннюю реабилитацию тех, кто перенес инсульт. Специальная бригада, в состав которой входят невролог, кардиолог, физиотерапевт, логопед, врач лечебной физкультуры, психолог, массажист, опытные медсестры и другие специалисты, помогают пациентам быстрее восстановиться после острого периода болезни.
- Спустя, как правило, 10 дней нахождения в таком профильном стационаре пациента направляют на дальнейшую реабилитацию, - отмечает Андрей Марисович. – То есть, вовремя вызвав «скорую помощь», человек попадает в четко регламентированную цепь событий, конечной целью которой является максимальное восстановление здоровья. В «больнице у дома», куда многие предпочитают обращаться по привычке, такого комплекса мер им не предложат.
Если пациент знает о них и если ему уже назначено соответствующее лечение, – не пропускать прием препаратов.
Лечиться - не лениться!
В России уже не первый год действует программа, адресованная тем, кто перенес острое нарушение мозгового кровообращения, но не имеет группы инвалидности. Государство бесплатно в течение двух лет обеспечивает их препаратами из специального перечня лекарств, которые предназначены для профилактики повторного возникновения инсульта. Это средства, снижающие уровень холестерина в крови, понижающие давление, разжижающие кровь и так далее.
- Тем пациентам, у кого есть федеральная льгота в виде группы инвалидности, эти недешевые медикаменты выдают бесплатно. Остальным приходилось их покупать. Но сейчас в течение двух лет с момента инсульта пациентам без инвалидности эти препараты выдают каждый месяц безвозмездно, - рассказывает А.М. Алашеев. - Диагноз должен быть подтвержден, пациенту нужно пройти курс лечения в стационаре, где ему подбирают необходимую схему профилактики, выдают лист с рекомендациями по дальнейшему приему лекарств, а также рецепт, по которому можно в аптеке, работающей по упомянутой программе, бесплатно получить нужные препараты сразу после выписки из больницы. Дальше ему в течение трех дней нужно побывать на приеме у своего лечащего врача, встать на диспансерный учет и затем ежемесячно получать нужные лекарства бесплатно. И, если потребуется, совместно с врачом вносить корректировку в план лечения.
Тут-то некоторые граждане, считая, что уже вылечились от инсульта, и решают, что незачем принимать лекарства и дальше. При этом глубоко заблуждаются, подвергая себя риску повторного инсульта. Прием назначенных препаратов после этого заболевания – пожизненный и в строгом соответствии с назначениями врача.
Помним о профилактике!
К факторам риска, которые могут спровоцировать инсульт, относятся повышенное артериальное давление, сахарный диабет, атеросклероз, нарушение сердечного ритма и другие. Немалую роль играет и возраст: после 50 лет риск инсульта удваивается каждые 10 лет. Нельзя сбрасывать со счета и наследственный фактор. А вот отказаться от курения можно и нужно самостоятельно. Следует отказаться и от малоподвижного образа жизни, причем совсем необязательно становиться заядлым спортсменом. Достаточно 150 минут в неделю посвящать ходьбе в быстром темпе или плаванию.
- Это немного, но уже достаточно для профилактики инсульта, - подчеркивает главный внештатный специалист-невролог министерства здравоохранения Свердловской области. – Конечно, необходимо подумать о рациональном питании – с пониженным содержанием жиров и холестерина. Лучше употреблять мясо птицы, рыбу, больше овощей и фруктов.
И, конечно, не забывать об имеющихся хронических заболеваниях – вовремя посещать лечащего врача, корректировать схему лечения. Медицина сегодня может сделать многое. Но и пациенту нужно приложить встречные усилия.

«Возраст и наследственность - не приговор!»
Врач-кардиолог назвала пять действенных способов профилактики гипертонии
Артериальная гипертония — самое распространенное заболевание сердечно-сосудистой системы. По данным Минздрава РФ, этим недугом страдает 30-45% населения России. Между тем, заболевание это - очень серьёзное. Повышенное артериальное давление - основной фактор риска сосудистых заболеваний мозга, ишемической болезни сердца, сердечной и почечной недостаточности, нарушений зрения и других. О том, как предупредить развитие гипертонии и какие факторы могут его спровоцировать, рассказала заместитель главного врача по медицинской части ЦГКБ №6, врач - кардиолог высшей категории, врач - терапевт, кандидат медицинских наук Эльмира Рашидовна Прокопьева.
- Артериальная гипертензия - враг, которого надо знать в лицо,- рассказывает Эльмира Рашидовна. - К сожалению, по оценкам Всемирной организации здравоохранения, почти половина людей не подозревают о наличии у себя гипертонии. Из тех, кто знает, только половина проходит лечение, А эффективно лечится ещё меньше людей - от 8 до 20 процентов.
Как отмечает Эльмира Рашидовна, факторы риска развития артериальной гипертензии условно делятся на неуправляемые и управляемые. К неуправляемым факторам риска относятся:
- Возраст. В группе риска - мужчины старше 55 лет и женщины старше 65 лет.
- Пол. Мужчины больше женщин подвержены развитию заболевания, что связано с защитным влиянием эстрогенов на сердечно-сосудистую систему последних.
- Наследственная предрасположенность. Если у ваших близких родственников была гипертония, то вероятность ее возникновения, в том числе - в молодом возрасте от 18 до 44 лет, у вас повышена.
Однако даже при наличии этих факторов гипертоническую болезнь можно предотвратить, если контролировать уровень артериального давления и придерживаться здорового образа жизни.
Во-первых, необходимо больше двигаться. Как отмечает Эльмира Рашидовна, важно использовать любую возможность пройти пешком или заняться посильной физической активностью. В идеале этому нужно уделять не менее 40 минут в день.
- Движение является отличной профилактикой сердечно-сосудистых заболеваний, нужно только выбрать варианты физической нагрузки, которые подходят именно для вас. Для кого-то это будет полноценная кардиотренировка, для кого-то - прогулка вокруг дома, а для кого-то - суставная гимнастика прямо в кровати. Можно установить на смартфоне приложение, позволяющее отслеживать количество пройденных шагов. А ещё хорошая идея - найти единомышленников: сегодня в любом городе есть бесплатные группы здоровья и клубы по общим спортивным интересам - например, по лечебной гимнастике или скандинавской ходьбе,- советует врач.
Ещё одна эффективная мера профилактики - не допускать проблем с лишним весом. Самый простой способ узнать, есть ли они у вас - рассчитать свой индекс массы тела. По словам Эльмиры Рашидовны, снижение лишнего веса на 6-9 килограммов в течение полугода способствует снижению артериального давления на 2-5 мм.
В-третьих, стоит избавиться от пристрастия к никотину.
- Под воздействием никотина сосуды сначала расширяются, а затем резко сжимаются - спазмируются. Такие ежедневные «тренировки» наносят серьёзный вред всей сердечно-сосудистой системе,- отмечает Эльмира Рашидовна. - Для тех, кто планирует бросить курить, есть хорошая мотивация - уже через полгода после отказа от вредной привычки артериальное давление снижается на 5-7 миллиметров без приёма каких-либо лекарственных средств. А в перспективе ближайших десяти лет такой отказ существенно снижает риск развития инсульта, инфаркта, онкологических заболеваний.
В-четвёртых, постарайтесь ограничить употребление соли.
- Физиологическая норма потребления соли в день для взрослого человека составляет шесть грамм – около одной чайной ложки. Но нужно помнить, что около 80% соли, которую человек потребляет ежедневно, приходится на так называемую скрытую соль. Натрий присутствует в мясе, яйцах, хлебе и даже молоке, - рассказывает Эльмира Рашидовна.
Зачастую чрезмерному употреблению способствуют семейные традиции, такие как любовь к домашним соленьям и маринадам или привычка есть хлеб с солью. Такие традиции тоже лучше пересмотреть.
Проверить, если ли у вас избыток соли, можно по нескольким признакам:
- вы замечаете, что присаливаете пищу, не пробуя ее;
- родные говорят, что вы часто пересаливаете блюда;
- после еды возникает жажда - так организм естественным образом стремится растворить избыток соли.
В-пятых, не стоит злоупотреблять обезболивающими препаратами и сосудосуживающими каплями для носа, которые многим кажутся безобидными, но имеют ряд побочных эффектов и, в том числе, влияют на повышение артериального давления.
- Если беспокоят головные боли или не проходит заложенность носа, лучше не заниматься самолечением, а обратиться к врачу. Врач сможет провести диагностику и определить причину симптомов, - объясняет Эльмира Рашидовна.
Врезка: Сколько лет вашим сосудам?
Состояние сосудов является маркером биологического или сосудистого возраста человека, который может заметно отличаться от «паспортного». Для определения сосудистого возраста используют специальные инструментальные методы. Процесс обратим - при желании можно улучшить состояние сердечно-сосудистой системы и снизить свой сосудистый возраст.

Высоко ли, низко ли – покажет тонометр
Екатеринбургский терапевт назвала пять условий, при которых артериальное давление будет в норме
Лариса Никитина
Мушки перед глазами и головокружение могут говорить о повышенном давлении, которое отмечается у каждого третьего россиянина и сулит довести до инсульта или инфаркта.
О том, как важно следить за уровнем артериального давления, рассказала врач-терапевт городской клинической больницы № 14 в Екатеринбурге Анастасия Добровольская.
– Анастасия Александровна, почему ежедневный контроль артериального давления называют важнейшей мерой профилактики сердечно-сосудистых заболеваний?
– По данным федерального Минздрава, в 2023 году от общего числа умерших россиян скончались от сердечно-сосудистых заболеваний около 44%. Важным фактором риска этих заболеваний является артериальная гипертензия – самое частое хроническое заболевание у взрослых, связанное с повышением артериального давления (АД). Поэтому важно держать давление под контролем.
Напомню, что АД – это давление крови на стенки артерий изнутри. Оно измеряется в миллиметрах ртутного столба. Различают систолическое артериальное давление (первая цифра при измерении АД) и диастолическое (вторая цифра). Эти две цифры обозначают давление на стенки сосудов при сокращении (систола) и расслаблении (диастола) сердечной мышцы.
ТОНОМЕТР ПОКАЖЕТ
– Какой показатель артериального давления является нормой для взрослых? Чем опасны отклонения от нормы?
– Согласно клиническим рекомендациям по артериальной гипертонии для взрослых, оптимальным считается давление менее 120/80. Нормальный показатель артериального давления находится в границах 120/80 – 129/84. Также различают высокое нормальное артериальное давление в диапазоне 130/85 –139/89. Если показатель выше 140/90, то это уже артериальная гипертензия. Повышение уровня АД выше нормы создает риск развития сердечно-сосудистых заболеваний, таких как инфаркт миокарда, ишемический или геморрагический инсульт, ишемическая болезнь сердца, хроническая сердечная недостаточность, а также – развития почечных заболеваний. И в результате все это может привести к инвалидности и даже преждевременной смерти.
– По данным международной исследовательской компании Synovate Comcon, 10 лет назад тонометры имели 40,7% российских семей. Сегодня эта цифра гораздо выше. Простая медтехника стала доступнее или люди стали ответственнее относиться к своему здоровью?
– Тонометр должен быть у каждого человека, потому что профилактика заболеваний всегда эффективнее лечения.
По данным Минздрава РФ за 2023 год, более 1/3 жителей нашей страны страдают от повышенного давления. Примерно половина из них знает о том, что у них гипертоническая болезнь. Им назначается лечение. В противном случае наступают осложнения, некоторые я упомянула.
По статистике, от пониженного давления страдает около трех миллионов россиян. Артериальная гипотензия – это снижение давления ниже 90/60. В этом случае могут проявляться сбои в работе вегетативной нервной системы. Острая, то есть быстро развившаяся артериальная гипотензия может стать причиной осложнений в виде большой кровопотери, обезвоживания организма или нарушения ритма сердца.
Если симптомы и цифры тонометра указывают на повышенное или пониженное давление, то необходимо посетить терапевта, который назначит обследование, а по его результатам может дать направление к узкому специалисту – нефрологу, кардиологу, эндокринологу, неврологу и другим.
ЯВНЫЕ ПРИЗНАКИ
– Как проявляются симптомы гипертонии и гипотензии?
– Повышение давления может проявляться головной болью, головокружением, одышкой, болью в груди, ощущением жара или «приливов», носовыми кровотечениями, зрительными расстройствами.
При снижении давления могут быть такие симптомы, как слабость, апатия, сонливость, головокружение, снижение памяти, головная боль, тошнота.
– Может ли проблема с давлением привести к развитию онкологических заболеваний?
– Эта проблема не приводит напрямую к онкологическим заболеваниям, но гипертензия ведет к ухудшению самочувствия больных с онкологией. Также некоторые противоопухолевые препараты, применяемые в химиотерапии, могут влиять на уровень артериального давления, поэтому контроль уровня АД у таких пациентов особенно важен, чтобы избежать ухудшения самочувствия.
– Соленая пища или изменение погоды могут стать причинами скачков давления?
– К скачкам приводит сочетание факторов: наследственная предрасположенность плюс неправильный образ жизни, ожирение, низкая физическая активность, питание с высоким содержанием соли и жиров, стресс, курение. К резкому повышению АД могут привести, например, употребление алкоголя или кофеинсодержащих напитков, чрезмерная физическая нагрузка, травма, острое инфекционное заболевание.
Что касается метеозависимости: при изменении атмосферного давления сосуды могут расширяться или сужаться, соответственно, вызывать скачки давления.
Если такие скачки возникают периодически, то необходимо обратиться к врачу.
ПЯТЬ ПРАВИЛ, КОТОРЫЕ НУЖНО ЗНАТЬ
– Есть ли уникальный способ профилактики, который помогает нормализации давления и противостоит широкому спектру болезней, как сердечно-сосудистых, так и онкологических?
– Людям, имеющим семейную предрасположенность к повышению давления, рекомендуется еще до появления симптомов гипертензии начать контролировать свое давление самостоятельно, чтобы при появлении повышенного уровня АД своевременно начать терапию и профилактику осложнений.
Соблюдать здоровый образ жизни – вот главная рекомендация врачей. Профилактические меры помогут предотвратить или отсрочить появление заболеваний и снизят риски осложнений.
Хочу напомнить пять основных правил для профилактики осложнений, вызванных высоким или низким давлением.
- Будьте физически активны! Это могут быть занятия в спортзале, плавание, езда на велосипеде, бег, ходьба и прогулки на свежем воздухе.
- Употребляйте достаточное количество воды, свежих фруктов и овощей – минимум 500 граммов в день. Сократите употребление фастфуда, кондитерских изделий, соли.
- Соблюдайте режим сна и бодрствования.
- Откажитесь от вредных привычек.
- Повышайте уровень стрессоустойчивости.
Соблюдение этих правил поможет предотвратить возникновение многих болезней и сохранит ваше здоровье на долгие годы.

Боясь стать обузой для родных после инсульта, пациенты нередко начинают пить
Реабилитационный период после перенесенной сосудистой катастрофы — это обманчиво спокойное время, когда опасения за жизнь уходят на второй план, назначены все важные препараты, и в жизни пациента наступает рубеж для осознания перспектив. Страх стать обузой для родных и близких заставляют человека искать ответы на дне стакана. О том, какими последствиями может обернуться смесь из сердечно-сосудистой патологии, лекарств и алкоголя в период реабилитации рассказал заведующий отделением медицинской реабилитации пациентов с нарушением функции центральной нервной системы ЦГКБ№3 Екатеринбурга Кирилл Черешнев.
По словам заведующего отделением реабилитации, в основе алкогольных напитков лежит этанол — двухатомный спирт. Молекула этанола растворима как в воде, так и в жирах, что позволяет ей беспрепятственно проникать во все структуры нашего тела, нарушая процессы метаболизма. Эффект от употребления алкоголя зависит от дозы.
Так, при малых количествах активируется дофаминовая система, отвечающая за чувство удовольствия, настроение у человека улучшается. По мере увеличения дозы, эффект переключается на ГАМК (гамма-амино-масляная кислота)-медиаторную систему, мозг успокаивается, подавляется тревога. Поэтому многие люди используют алкоголь, как способ ухода от проблем.
«Употребление алкоголя в процессе реабилитации — это неоправданные риски для пациента. Во-первых, алкоголь оказывает эффекты непосредственно на ткани организма: увеличение склеивания тромбоцитов, как следствие — повышения риска тромбозов и возникновения повторных инсультов. Алкоголь приводит к нарушению электролитного баланса, что ухудшает синаптическую передачу, замедляет процесс образования новых связей между нейронами. Во-вторых, алкоголь способен связываться с назначенными лекарственными препаратами, вызывая опасные для жизни комбинации. Например, смешиваясь с аспирином, назначаемым после перенесенного инсульта, этанол может повышать риск развития желудочно-кишечных кровотечений», — говорит Кирилл Черешнев.
Эксперт также отметил, что безопасной дозы алкоголя для человека, перенесшего инсульт, нет. Восстановление после инсульта, в основном, происходит не за счет появления новых нервных клеток, а за счет формирования новых нейронных связей, а как уже было сказано ранее, этанол препятствует этому процессу.
«Чтобы помочь пациенту воздержаться от употребления алкоголя, его родным и близким необходимо активно включиться в процесс его реабилитации. Создать доброжелательную атмосферу, говорить слова поддержки. Это поможет пациенту избежать депрессии. Смещение акцентов с заболевания на процесс реабилитации, заинтересованность в улучшении, а также формирование новых увлечений позволят удержать пациента от алкогольного пристрастия», — резюмирует заведующий отделением медицинской реабилитации пациентов с нарушением функции центральной нервной системы ЦГКБ№3.

Нужно ли бояться скачков артериального давления?
Говоря о скачках артериального давления, все, как правило, подразумевают повышенное давление - артериальную гипертензию. Но некоторым людям нередко ощутимое влияние на качество жизни оказывает гипотония – пониженное давление.
Нужно ли беспокоиться по поводу гипотонии? Об этом рассказывает Жанна Максимова, врач Центра общественного здоровья и медицинской профилактики, кардиолог, кандидат медицинских наук, доцент кафедры терапии Уральского государственного медицинского университета.
- Само понятие гипотонии достаточно размытое, - замечает Жанна Владимировна. – Если с повышенным давлением все понятно, то по поводу пониженного у специалистов нет единого мнения. Одни считают, что гипотония – это показатели артериального давления ниже 100 на 70 мм р.т., другие - что ниже 90 на 50 мм р.т. При этом многие люди долгое время живут с верхним показателем давления не выше 100 и прекрасно при этом себя чувствуют. То есть самочувствие при таких показателях – главный фактор. А что касается собственно гипотонии, то можно сказать, что это - небольшой кратковременный эпизод снижения артериального давления ниже обычных показателей конкретного человека. Возникнуть это состояние может и у гипертоников на фоне приема гипотензивных препаратов.
Если же речь идет о том, что давление «упало» у человека, который не принимает лекарства от повышенного давления, то причин этому может быть несколько.
- Гипотония – частая спутница жаркой погоды, - отмечает Ж.В. Максимова. – Повышенное потоотделение вызывает потерю жидкости в организме. Может это состояние возникнуть и после приёма мочегонного средства, когда тоже уменьшается объем жидкости в организме. Некоторые при этом отмечаются, что у них учащается пульс. Что делать? Прежде всего, не паниковать, ничего страшного не происходит: при понижении артериального давления учащение пульса - это нормальная компенсаторная реакция сердечно-сосудистой системы. Чтобы обеспечить ткани и органы достаточным количеством кислорода, головной мозг даёт сердцу сигнал чаще сокращаться, чтобы прогонять по сосудам кровь. Повторю - ничего страшного, это пройдёт, показатели пульса до 100 не опасны, нужно просто подождать. Если же человека беспокоит его состояние, можно лечь, подняв ноги выше уровня сердца, сделать несколько упражнений ногами «велосипед».
При желании можно выпить чашку зеленого чая, в котором содержится достаточное количество кофеина. Кто-то предпочитает кофе, кому-то помогают растительные средства-адаптогены: женьшень, элеутерококк и тому подобные. Но увлекаться ими все же не стоит.
Среди причин, вызывающих гипотонию, - прием лекарств при заболеваниях, не связанных с колебаниями артериального давления.
- Пожилые люди принимают лекарственные препараты, назначенные по поводу самых разных заболеваний. Многие из них так или иначе влияют на уровень артериального давления, - говорит эксперт. – Например, для лечения аденомы предстательной железы нередко назначают средства из группы альфа-адреноблокаторов, которые довольно существенно снижают уровень артериального давления. А если пациент при этом принимает и гипотензивные таблетки, то гипотония в его случает не возникла «вдруг», это - как раз следствие приема двух понижающих давление препаратов. Поэтому лечащему врачу нужно обязательно сообщать о средствах, которые пациент принимает по поводу других заболеваний.
Конечно, при эпизоде гипотонии есть определенные «красные флажки», игнорировать которые недопустимо. Если давление значительно снизилось, у человека – бледные кожные покровы, холодный пот, боль в груди, конечно, в этом случае нечего ждать, нужно срочно вызывать «скорую помощь». Все это может быть признаками какой-то сердечно-сосудистой катастрофы.
- В целом стойкая гипотония у относительно здорового человека бывает редко, в этом случае нужно искать причину такого состояния, - продолжает Жанна Владимировна. – Но чаще понижение давления – это все же кратковременный эпизод. Для профилактики состояния применяются все принципы здорового образа жизни: достаточная физическая активность, полноценное питание. Кстати, в жаркое время года можно употреблять чуть больше соли, чтобы компенсировать потерю ее при потоотделении. Не нужно забывать о достаточном употреблении жидкости, за питьевым режимом нужно следить тщательно, к примеру, пить солоноватую минеральную воду. Полезно употреблять в это время витаминные добавки с калием и магнием. Понятно, что в самые жаркие часы пожилым садоводам предстоящим летом работать не нужно, лучше в это время отдохнуть. И помните, что таблеток от гипотонии не существует, самое эффективное средство профилактики пониженного давления – здоровый образ жизни.
Не довести до катастрофы
Соблюдение простых правил жизни существенно снизит риск развития инсульта.
Симптомы инсульта нужно знать всем. Но не менее важно следовать рекомендациям по профилактике острого нарушения мозгового кровообращения. Об этом мы говорим с главным внештатным неврологом Министерства здравоохранения Свердловской области Андреем Смолкиным.
- Андрей Дмитриевич, важно понимать, что происходит в организме во время болезни. Отсюда вопрос: что такое инсульт?
- Инсульт – это острое нарушение мозгового кровообращения, которое происходит в результате спазма, либо закупорки мозговой артерии (ишемический инсульт), либо в результате её разрыва (геморрагический инсульт).
- Какие симптомы свидетельствуют о его возникновении?
- Есть классические симптомы, на которые мы всегда обращаем внимание. Это: асимметрия лица, нарушение речи и односторонняя слабость в конечности. Эти симптомы могут появиться как в совокупности, так и по отдельности – это зависит от объёма поражения мозга, от того, какая его зона поражена и за что она отвечает.
Кроме того, о нарушении мозгового кровообращения могут свидетельствовать внезапно появившееся головокружение, нарушение зрения, координации, громоподобная – внезапно возникшая, резкая – головная боль, светобоязнь.
- Насколько важен фактор времени в оказании помощи человеку с симптомами инсульта?
- Считается, что при ишемическом инсульте для проведения тромболитической терапии (введения препаратов, разжижающих кровь) есть 4,5 часа с момента появления симптомов. Кроме того, мы используем высокие технологии, в частности, эндоваскулярное лечение, которое предполагает аспирацию тромба, – на проведение этой операции у специалистов есть шесть часов. Но, вообще, чем меньше времени пройдёт от появления симптомов, о которых я сказал, до оказания квалифицированной медицинской помощи, тем лучше. Дело в том, что каждые 15 минут проведения лечения – это минус 15% поражённой ткани головного мозга.
- Правда ли, что риск развития инсульта есть практически у каждого человека?
- Точнее, у каждого человека, имеющего факторы риска. Я всегда говорю, в том числе пациентам, инсульт – это сигнал, что в организме что-то не так, что есть какая-то проблема, которая привела к мозговой катастрофе. Это может быть повышенное артериальное давление, нарушение ритма сердца, атеросклеротические бляшки на стенках сосудов. Кроме того, к развитию инсульта могут привести поведенческие факторы риска: курение, гиподинамия, нездоровое питание или нарушение диеты, например, при сахарном диабете.
Вообще, очень важно выявить причину острого нарушения мозгового кровообращения, чтобы определиться с вторичной профилактикой и тем самым снизить риск повторной мозговой катастрофы.
- Что подразумевает первичная профилактика инсульта? И когда о ней стоит задуматься?
- Чем раньше, тем лучше. Первичная профилактика мозговой катастрофы заключается в отсутствии вредных привычек, в достаточной двигательной активности, в полноценном сне, в минимизации стрессов и в полноценном, рациональном питании. Если у человека имеются хронические заболевания, он обязательно должен находиться под наблюдением лечащего врача и принимать назначенные препараты.
К слову, своевременному выявлению хронических заболеваний или состояний, которые им предшествуют, то есть факторов риска инсульта, способствует прохождение диспансеризации – она сегодня доступна для всех.
- Какую двигательную активность можно считать достаточной?
- Как минимум 30–40 минут в день. Если вы пользуетесь автомобилем, паркуйте его за 300–400 метров до места работы, чтобы была возможность пройтись пешком. Если пользуетесь общественным транспортом, выходите на остановку раньше. Простейшие приёмы, доступные каждому.
- Что касается питания: какие продукты лучше исключить из рациона?
- Нельзя сказать, что тот или иной продукт может вызвать инсульт. Но мы знаем, что повлиять на развитие факторов риска может, к примеру, чрезмерное количество углеводов, злоупотребление животными жирами и вообще жирной пищей, которая провоцирует образование бляшек… Во всём нужна золотая середина, важно помнить, что питание должно быть рациональным и полноценным, с учётом возраста, нагрузки человека, особенностей его организма и наличия хронических заболеваний. Если же хочется конкретики, то универсальная рекомендация такова: овощи, фрукты, морепродукты.
Дата обновления: 07.03.2025 13:12
